|
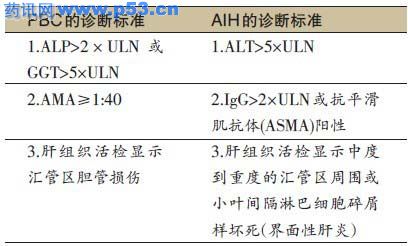
表1 PBC和AIH的诊断标准 近年来,国内外学者对非病毒性肝脏疾病的研究不断深入,在其发病机制、诊断、治疗等方面均取得了一定的进展。美国肝病研究学会(AASLD)于2009年发表了关于原发性胆汁性肝硬化、肝脏血管性疾病的诊疗指南,以及肝活检的立场文件,欧洲肝脏学会(EASL)也推出了胆汁淤积性肝病的处理指南。本文仅对2009年自身免疫性疾病及血管异常性疾病领域的主要进展进行简要回顾。 原发性胆汁性肝硬化(PBC) 发病机制 最新研究表明,IL-12信号通路在PBC的发病机制中起着重要的作用。 美国学者在PBC小鼠模型研究中发现,去除IL-12p40的小鼠免疫性胆管炎的组织学表现减轻,肝内促炎症因子减少。 加拿大学者通过对536例PBC患者和1536名健康对照者的全基因检测发现,IL-12A(编码IL-12α)、IL-12受体(IL-12R)B2(编码IL-12受体β2)和人类白细胞抗原(HLA)基因变异,是PBC发生的最相关位点。 以上动物模型和对PBC患者的临床研究,均证实IL-12信号通路与PBC发病之间密切相关,提示选择性抑制IL-12信号通路的药物可能在PBC治疗中发挥重要作用。 治疗 2009年AASLD指南建议:不管组织学分期如何,对于有肝脏酶学[主要是血清碱性磷酸酶(ALP)和γ谷氨酰转肽酶(GGT)]升高的PBC患者,推荐给予熊去氧胆酸(UDCA)13~15 mg/(kg·d)口服治疗(证据级别:I/A)。2009年EASL指南同样建议,对于PBC患者(包括无症状者),应该给予UDCA 13~15 mg/(kg·d)(I/A1)长期服用(Ⅱ-2/B1)。对于疾病早期及对UDCA治疗有较好生化应答的患者,采用UDCA治疗的长期疗效好(Ⅱ-2/B1)。 较好的生化应答是指:经过UDCA 13~15 mg/(kg·d)治疗1年后,患者血清胆红素水平≤1 mg/dl (17 μmol/L)、血清ALP≤3ULN、天冬氨酸氨基转移酶(AST)≤2ULN (“巴黎标准”)或血清ALP较基线下降40%或降至正常(“巴塞罗那标准”,Ⅱ-2/B1)。 对UDCA生化应答欠佳者,目前尚无统一的治疗方案。 2009年EASL指南建议,给予无肝硬化(组织学分期为1~3期)者UDCA联合布地奈德(6~9 mg/d)治疗(Ⅲ/C2)。2009年AASLD指南对生化应答欠佳者并未给予任何推荐意见,但在指南发布1个月后,编写指南的两位教授补充说明了关于生化应答欠佳患者使用免疫制剂的问题。他们根据个人经验和目前发表的关于糖皮质激素(尤其是布地奈德)、甲氨蝶呤等药物联合UDCA治疗生化应答欠佳患者疗效的研究结果提出,免疫抑制剂治疗对UDCA应答欠佳的PBC患者获益高于风险。 总之,目前仍需要对免疫抑制剂联合UDCA的治疗方案进行进一步设计合理的临床研究,以积累更多的循证医学依据。 原发性硬化性胆管炎(PSC) 自然史 目前,对仅有肝内胆管改变的PSC的自然病史仍不清楚。 美国学者对95例PSC患者进行了回顾性分析。结果显示,其中23例患者仅有肝内胆管病变,其余72例患者有弥漫性肝内外胆管损伤,两组患者在年龄、性别、同时存在炎性肠病(IBD)、症状、 梅奥(Mayo)风险指数及组织学分期上均相似。此外,在生存率、肝癌发生率、死亡率及肝移植率等方面也无差别。 这一研究结果提示,仅有肝内胆管病变的PSC是PSC的一种亚型,而病变累及范围(是否累及肝外胆管)并不影响PSC患者的病程。 治疗 对于PSC的治疗,过去多采用大剂量UDCA,但最新的研究表明,大剂量UDCA治疗PSC并不优于安慰剂。 在一项多中心、随机、双盲、对照研究中,150例患者被分为UDCA组[28~30 mg/(kg·d),76例]和安慰剂组(74例),主要终点事件包括发展为肝硬化、静脉曲张、胆管癌、肝移植及死亡。 经过6年随访,UDCA组AST、ALP下降幅度大于安慰剂组(P<0.01),但血清生化指标的改善并没有降低终点事件的发生率:UDCA组发生主要终点事件的风险是安慰剂组的2.3倍(30例对19例,P<0.01),其中发生死亡、肝移植或达到列入肝移植名单最低标准者是安慰剂组的2.1倍(P=0.038);UDCA组的严重不良事件多于安慰剂组(63%对37%,P<0.01)。 对于这一结果,原文作者分析认为,尽管13~15 mg/(kg·d)的UDCA 在PBC治疗中是安全有效的,但是PSC患者胆管病变不同于PBC,动物模型研究发现,在胆管梗阻的情况下,UDCA可加重胆管梗死和肝细胞坏死。 口服大剂量UDCA后,未被吸收的药物是否会进入结肠转化为有肝毒性的胆汁酸,导致大剂量UDCA在PSC治疗中不优于安慰剂的说法,尚须进一步临床研究证实。 PBC-AIH重叠综合征 PBC和自身免疫性肝炎(AIH)均为自身免疫性肝病,两者在临床表现、生化学、血清学、病理学上各有特点,治疗和预后也有差别。然而,某些患者同时具有两种疾病的特点,被称为PBC-AIH重叠综合征,其最常见的形式为诊断之初即同时具有PBC和AIH的特征,亦有报道指出,随着时间的推移,典型的PBC或AIH患者可以转换为PBC-AIH重叠综合征。AASLD和EASL新指南均对PBC-AIH重叠综合征的诊断、治疗及预后进行了阐述,AASLD并未提出任何推荐意见,而EASL指南的相关推荐意见的证据级别均为Ⅲ/C2。 诊断 2009年EASL指南推荐的PBC-AIH重叠综合征的参考诊断标准,要求两种疾病诊断标准中至少各满足两条。其中,肝组织活检显示中度到重度界面性肝炎是诊断AIH的必备条件(表1)。 除上述标准外,也有国外文献采用国际自身免疫性肝炎小组(IAIHG)在1999年修订的AIH诊断标准来确定PBC是否合并AIH,但是其中仅有少数符合 “确定诊断”,而符合“可能诊断”的比例约为20%。由于评分系统中与PBC无关的病毒性肝炎、酗酒为正分,而抗线粒体抗体(AMA)阳性或生化学、组织学中有PBC特征表现的为负分。因此,IAIHG评分标准尚存在争议。 治疗 由于PBC-AIH重叠综合征的发病率较低且诊断标准不统一,因此缺乏对照试验。目前的治疗主要依赖于对PBC、AIH的治疗经验以及一些回顾性的、非随机对照的研究。2009年EASL指南推荐的治疗方案包括:UDCA联合糖皮质激素治疗(Ⅲ/C2),或初始给予UDCA,经过一段时间治疗(3个月)后,没有明显生化应答者再加用糖皮质激素(Ⅲ/C2)。临床经验认为,后一种方案可能较为稳妥,能有助于避免不必要的激素应用。 肝脏血管疾病 常见肝脏血管疾病包括:门静脉血栓形成(PVT)、肝窦阻塞综合征(SOS,又称肝静脉阻塞综合征)、巴德-基亚里综合征(BCS)、先天性血管畸形、肝动脉疾病(动脉瘤、血栓形成)、放射相关肝脏疾病、紫癜样肝病、肝窦扩张。除BCS及PVT外,大多数肝脏血管疾病在临床上并不常见,但如果不能正确鉴别、及时诊断并给予特异性的治疗,其预后较差、死亡率较高。 2009年AASLD肝脏血管疾病诊治指南对PVT、SOS、BCS及先天性血管畸形的诊疗进行了详尽描述,对临床医师更好地诊断、治疗肝脏血管疾病有很大帮助。 |
2009年非病毒性肝病主要临床进展回顾简介:
表1 PBC和AIH的诊断标准
近年来,国内外学者对非病毒性肝脏疾病的研究不断深入,在其发病机制、诊断、治疗等方面均取得了一定的进展。美国肝病研究学会(AASLD)于2009年发表了关于原发性 ... 责任编辑:admin |
最新文章更多推荐文章更多热点文章更多 |