新《指南》重要变化之一 诊断、分期与分级
■ 修改了诊断标准中支气管舒张试验阳性的判断标准,即一秒钟用力呼气容积(FEV1)增加≥12%,且FEV1增加绝对值≥200 ml。
■ 将哮喘分期定为急性发作期、慢性持续期和临床缓解期。与国外不同的是强调了“临床缓解期”的概念,明确指出其判断标准为经治疗或未经治疗,症状、体征消失,肺功能恢复到急性发作前水平,并维持3个月以上。
■ 主张继续使用病情严重程度分级。该分级法主要用于治疗前或初始治疗时对严重程度的判断,在临床研究中更有价值。强调在哮喘长期管理中使用更易被临床医师掌握的、依照控制水平的分级。
■ 增加了诊断试验相关内容,包括肺功能测定、支气管激发试验、呼气峰值流速(PEF)变异率、痰液嗜酸性粒细胞计数、呼出气一氧化氮(NO)检测及变应原皮试和血清特异性IgE测定。
新《指南》重要变化之二 治疗方案选择
■ 明确指出哮喘的主要治疗目标为达到并维持哮喘症状的控制。强调虽然目前尚无法根治哮喘,但以抑制气道炎症为主的治疗能控制临床症状。尽管控制哮喘的花费似乎很高,但治疗不当代价更大。
■ 在确定长期治疗方案时应以患者病情严重程度为基础,根据控制水平选择适当方案。选择药物时既要考虑药物的疗效和安全性,也要考虑患者实际状况如经济收入和当地医疗资源等。要为每名初诊患者制定防治计划,定期随访监督,改善患者依从性,并根据病情变化及时调整方案。
■ 参照GINA文件将长期治疗方案分为5级,并对初始治疗和升降级治疗作了比较清楚的规定。对未经规范治疗的初诊患者可选择第2级治疗方案,对病情较重者应直接选择第3级治疗方案。在选用的方案不能控制病情时应升级治疗直至达到哮喘控制。当哮喘控制并维持至少3个月后,可考虑降级治疗。备选减量方案包括:① 对单独使用中大剂量吸入性糖皮质激素(ICS)者可减少50%剂量;② 对单独使用小剂量ICS者可改为每日1次用药;③ 对联合使用ICS和长效β2受体激动剂(LABA)者可将ICS剂量减少约50%,达到小剂量联合治疗时可改为每日1次联合用药或单用ICS治疗。若患者使用最小剂量控制药物达到哮喘控制1年,可考虑停药。
■ 首次提出了适合我国国情的治疗方案,认为对贫困地区或低收入哮喘患者,视其病情程度不同,长期控制药物可考虑使用小剂量ICS、口服缓释茶碱、口服缓释茶碱联合ICS或口服小剂量糖皮质激素。
■ 强调哮喘相关死亡的高危患者包括:① 有需插管和机械通气的濒于致死性哮喘病史;② 在过去1年中因哮喘住院或看急诊;③ 正使用或近期刚停用口服糖皮质激素;④ 目前未使用ICS;⑤ 过分依赖速效β2受体激动剂,特别是每月使用沙丁胺醇(或等效药物)超过1瓶;⑥ 有心理疾病或社会心理问题,包括使用镇静剂;⑦ 对治疗依从性差。
■ 增加了在家庭或社区中处理急性发作的相关内容。认为轻度和部分中度急性发作可在家庭或社区中治疗。主要措施为重复吸入速效β2受体激动剂。如果治疗反应不完全,尤其是在控制性药物治疗基础上发生的急性发作,应及时到医院就诊。
■ 认为部分中度和所有重度急性发作患者均应到急诊室或医院治疗。应重复使用速效β2受体激动剂。推荐在初始治疗时连续雾化给药,其后根据需要间断(每4小时1次)给药。联合吸入β2受体激动剂和抗胆碱能制剂能产生更好的支气管舒张作用,降低住院率。对中重度急性发作患者、特别是对速效β2受体激动剂初始治疗反应不完全或疗效不能维持和在口服糖皮质激素时仍出现急性发作的患者,应尽早使用全身糖皮质激素。雾化吸入激素可减少全身性应用激素的剂量,可与速效β2受体激动剂联合应用。
■ 不推荐常规使用镁制剂。镁制剂可用于重度急性发作(FEV1 25%~30%)或对初始治疗反应不良者。
新《指南》重要变化之三 哮喘管理
■ 首次在3方面阐述哮喘管理,即建立医患合作关系,确定并减少危险因素接触,评估、治疗和监测。再次强调建立医患合作的重要性,认为这是实现有效哮喘管理的首要措施。
■ 参照GINA文件提出哮喘长期管理的循环模式图,即评估、治疗和监测。大多数患者通过医患合作制定的药物干预策略能达到治疗目标。
■ 向医师推荐了一些经临床验证的哮喘控制评估工具如哮喘控制测试(ACT)和哮喘控制问卷(ACQ)。ACT不仅适用于临床研究,还可用于临床评估患者的哮喘控制水平,尤适于在基层医疗机构推广。
新《指南》重要变化之四 常用药物评价
■ 将治疗哮喘的药物明确分为控制性药物和缓解性药物。控制性药物是指需长期每天使用的药物,主要通过抗炎作用维持哮喘临床控制,代表性药物为ICS等。缓解性药物是指按需使用的药物,通过迅速解除支气管痉挛使症状缓解,代表性药物为吸入性速效β2受体激动剂等。再次强调糖皮质激素是控制气道炎症的最有效药物,ICS是长期治疗哮喘的首选药物。
■ 介绍了药物新剂型,如透皮吸收剂型β2受体激动剂。
■ 明确指出吸入性LABA不应长期单独使用,应在医师指导下与ICS联合使用。
■ 评价了白三烯调节剂在哮喘治疗中的作用和地位,认为其可减轻症状、改善肺功能、减少急性发作。对轻度哮喘患者可单独使用,对中重度患者与ICS联合使用可减少后者剂量并提高疗效。尤适于对阿司匹林过敏性哮喘、运动性哮喘和伴过敏性鼻炎哮喘患者的治疗。
■ 认为抗胆碱药物舒张支气管的作用比β2受体激动剂弱,起效也较慢,目前尚无证据表明其在哮喘长期管理方面有显著作用。
■ 根据国外研究结果评价了抗IgE治疗和变应原特异性免疫疗法(SIT)的作用。认为抗IgE单克隆抗体可用于血清IgE水平升高的患者,特别是经ICS和LABA等多药联合治疗后症状仍未控制的严重过敏性哮喘患者。SIT通过皮下给予常见吸入变应原(如螨、猫毛、豚草等)提取液减轻哮喘症状,降低气道高反应性。SIT应在严格的环境控制和药物治疗前提下进行。我国变应原制备的标准化工作需加强。这两种治疗的远期疗效和安全性尚待进一步研究与评价。
■ 指出色甘酸钠和奈多罗米钠抗炎作用弱,疗效不确切,不再作为成人轻度哮喘的治疗选择。抗组胺药物H1受体拮抗剂如酮替芬、氯雷他定、特非那丁等有抗变态反应作用,但治疗哮喘的作用较弱,可用于伴变应性鼻炎的哮喘患者的治疗。
评点新《指南》 特色与不足
新《指南》基于2003年修订版并参照了2006年版GINA,强调在执行GINA指南、体现国际最先进诊疗方法的同时必须结合我国国情,特别提出了适合不同经济发展水平地区的药物选择和治疗方案。
近年我国开展了一些多中心临床研究,如哮喘急性发作期全身应用糖皮质激素指征和剂量的研究、ACT在我国的有效性评估、ICS联合口服茶碱的临床研究等。这些研究结果对本次修订具有一定参考价值。但临床试验在设计和研究水平上均有待进一步提高。新《指南》推荐的降级治疗方案和适合我国国情的治疗方案目前均缺乏足够的循证医学证据。
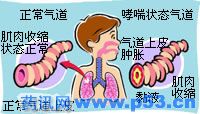
正常状态与哮喘状态气道对比示意图

