| 2月15日中午,美国的基夫(Keffee)教授、中国的贾继东教授和中国台湾地区的张定宗教授共聚主会场,就慢性乙肝(CHB)的治疗目标、抗病毒疗法对肝病进展的影响及亚洲地区在治疗目标上所面临的挑战三个方面进行了精彩演讲。 与会专家认为,CHB抗病毒治疗的首要目标仍是持续抑制病毒至最低水平,其能够带来肝脏损伤、甚至是肝纤维化和肝硬化的逆转。因此,使用强效且有高耐药基因屏障的药物作为起始治疗方案,对达到治疗目标至关重要。 CHB抗病毒治疗目标的前瞻性思考 既往对乙肝病毒e抗原(HBeAg)血清学转换的重视,是由于观察到HBeAg阳性的患者比HBeAg阴性的患者,有较高的肝硬化发生率和快速的病情进展。 但目前的证据显示,HBeAg血清转换不应是主要的治疗终点。原因包括几个方面,第一,各治疗药物的HBeAg血清转换率相似,并且在口服抗病毒药物治疗1年后,HBeAg的血清学转换率均不高(12%~22%)。第二,治疗诱导发生的HBeAg血清转换明显不及自发性血清转换有效,HBeAg(-)肝炎复发率较高且复发快,血清转换不持久。几项研究显示,治疗诱导发生的HBeAg血清学转换患者中,约超过50%复发。第三,观察乙肝病毒(HBV)感染各阶段的血清学HBV DNA水平变化情况可知,HBeAg转阴或血清学转换不代表HBV DNA转阴,而持续的低水平病毒血症可导致潜在且持续的肝脏损伤。 作为HBV感染缓解的指标,表面抗原(HBsAg)转阴并且血清学转换至抗HBs抗体出现,才是显示肝炎缓解及康复的最可取终点。 虽然元(Yuen)等的研究表明,在HBsAg转阴后,HBV复制及转录持续处于低水平,但在口服抗病毒药物治疗1年期间,HBsAg 转阴率偏低(<1%~3%)。ETV-022研究纳入的709例核苷初治患者接受恩替卡韦或拉米夫定(LVD)治疗,疗程最少52周,最多96周,至120周时检测显示,恩替卡韦治疗后HBsAg转阴率为5.1%,而LVD治疗后HBsAg转阴率为2.8%。 因此,欧洲肝脏研究学会(EASL)的2009年版《指南》指出:对于HBeAg(+)及(-)患者,理想的治疗终点是持久的HBsAg转阴;HBeAg(+)患者持久的HBeAg血清学转换是令人满意的终点。而对于尚未达到HBeAg血清学转换的HBeAg(+)及HBeAg(-)患者,将HBV DNA持续抑制至不可测是其次的理想终点。 双重保护达到长期持久抑制病毒 Keffee教授认为,HBV持续复制是病情进展的关键。长期持久的病毒抑制以达到CHB最终治疗目标(预防病情进展),须采用强效抑制病毒且同时避免耐药的治疗策略。强效病毒抑制可把病毒载量降至不可测水平,避免耐药要求药物具有高耐药基因屏障。 因此,2007年版的美国肝病研究学会(AASLD)《指南》提出,在允许的情况下,应该选择强效、高基因屏障的核苷(酸)类似物作为核苷初治患者的治疗选择;在2008年的APASL《共识》中,专家们认为在选择直接抗病毒药物作为初始治疗时,除了价格因素外,耐药性更是必须纳入考虑的因素;而在刚刚推出的2009年EASL《指南》中,提倡采用最强效、抗耐药表现最佳的药物作为一线单药治疗,无论采取何种药物治疗,都宜长期维持HBV DNA于不可测的水平(实时PCR)。 由此可见,基于目前短期抗病毒治疗达到治疗终点的困难及长期病毒抑制带来的减缓疾病进展的优点,应将CHB抗病毒治疗的策略从短期治疗转变为长期治疗,并使用强效、耐药性低的抗病毒药物,才可实现持续抑制HBV至最低水平的主要治疗目标。 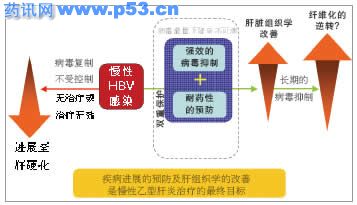 图1 强效与持久的病毒抑制是组织学改善的重要前提 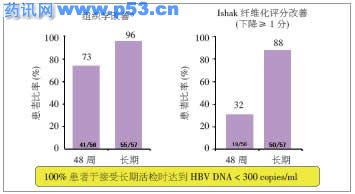 图2 恩替卡韦全球注册研究显示:HBV DNA持久抑制可使肝组织学改善现有数据证明:强效持久病毒抑制可实现组织学改善 以前普遍认为,肝硬化是不可逆转的疾病,但最近的研究显示,即使晚期肝硬化也是可逆的。对CHB患者肝脏损伤机制的研究提示,抑制HBV复制可使肝脏组织学得以改善,且抗病毒治疗过程中,病毒载量下降与肝脏组织学改善呈直接相关,而强效与持久的病毒抑制是组织学改善的重要前提(图1)。 抗病毒疗法可在短期内实现肝组织学改善,但是耐药可减弱抗病毒药物的疗效。丁斯塔格(Dienstag)等的一项研究显示,接受LVD治疗,3年未发生耐药患者中77%获得坏死性炎症改善,而出现YMDD变异株>1年和>2年的患者坏死性炎症改善患者比例分别下降至56%和36%。组织学改善因YMDD突变株的出现而终止。 现有数据显示,恩替卡韦在长期治疗(5年)中耐药发生率极低(1.2%)。日本注册研究结果显示,恩替卡韦长期治疗可显著改善肝组织学病变,比较基线时、治疗48周和治疗148周的肝纤维化积分患者的比例,无论是对核苷初治患者还是LVD经治后的患者,恩替卡韦均可显著改善坏死性炎症及纤维化。因此,同时具有强效且高耐药基因屏障的药物,可通过长期病毒抑制实现肝组织学的改善。 全球注册研究长期随访结果显示,获得组织学改善的患者比例达到96%,伊沙克(Ishak)纤维化评分下降≥1分患者比例达到88%。值得注意的是,所有接受肝脏活检的患者均达到HBV DNA <300 copies/ml,提示组织学改善的获益来自HBV DNA持久抑制(图2)。 在这项研究中,其中基线Ishak评分为4~6的患者共11例, 10例患者具有活检结果,经长期随访,这些患者的Ishak纤维化评分改善均≥1分,其中4例肝纤维化患者(Ishak纤维化评分5或6)纤维化评分改善达中位数为3分(1~4分)。 因此,采用具有高基因屏障的抗病毒药物,可确保持久的病毒抑制和低耐药性,以降低或预防病情进展。以上数据证实,恩替卡韦长期治疗达6年时,可达到持久病毒抑制及组织学改善,包括纤维化或肝硬化的逆转。 面对治疗目标挑战,选取最佳治疗方案 在亚洲,乙肝的高流行率对CHB疾病管理构成重大挑战。当前抗病毒药物耐药方面的管理策略有“挽救”和“预防”。挽救主要指当病毒出现耐药时,换用其他药物或添加第二种药物;预防主要指在初治时就采用强效抗病毒药物,以最大限度减少耐药发生。 阿德福韦(ADV)作为LVD耐药的挽救治疗方案,是大部分亚洲地区医师所接受的。但研究显示,LVD耐药后会增加换用ADV后的耐药风险,加用ADV疗法可降低耐药的风险,却不能杜绝ADV耐药的出现。2007年一项研究显示,50%的LVD耐药患者转为ADV单一治疗,另50%接受ADV+LVD联合治疗。结果显示,24个月后ADV单一治疗组和ADV+LVD联合治疗组患者的ADV耐药累计概率分别为18%和7%。 因此,即使不考虑药物成本,耐药管理费用也非常高昂。从长期的成本效益来分析,在治疗最初为患者选择耐药发生率低的药物进行治疗,优于耐药后的“挽救”方案。达到持久病毒抑制的主要治疗目标,降低病毒载量至不可测,应以低耐药率药物维持病毒的持续抑制为最佳方案。 |
强效低耐药的治疗方案实现持久抑制HBV(APASL 2009)简介:
2月15日中午,美国的基夫(Keffee)教授、中国的贾继东教授和中国台湾地区的张定宗教授共聚主会场,就慢性乙肝(CHB)的治疗目标、抗病毒疗法对肝病进展的影响及亚洲地区在治疗目标上所面临的挑战三个方面 ... 责任编辑:admin |
最新文章更多推荐文章更多热点文章更多 |

